登录方式
方式一:
PC端网页:www.rccrc.cn
输入账号密码登录,可将此网址收藏并保存密码方便下次登录
方式二:
手机端网页:www.rccrc.cn
输入账号密码登录,可将此网址添加至手机桌面并保存密码方便下次登录
方式三:
【重症肺言】微信公众号
输入账号密码登录
注:账号具有唯一性,即同一个账号不能在两个地方同时登录。
基本信息
患者杨某某,女性,57岁,汉族,已婚,公司保洁员,出生并久居于武汉市,主因“咳嗽、呼吸困难11天” 于 2020 年 2 月 5 日入院,病史陈述者为患者本人。
现病史
患者于11天前无明显诱因开始出现咳嗽,为干咳,伴活动后气短,伴腹泻,每日2-3次水样便,伴恶心、纳差、头晕、乏力。后气短进行性加重,逐渐发展至静息状态下即感气短。1-29就诊于同济医院,查血常规示:WBC 4.47*109/L,NEUT 2.76*109/L,LYM 1.17*109/L,行胸部CT示:双肺多发磨玻璃、实变影,外带分布为主。予口服“奥司他韦、左氧氟沙星、中成药等”,效果不佳。现为行进一步诊治收住院。病来,精神、食欲、体力均较差,睡眠可,大便如上述,小便如常,体重无明显变化。
影像学检查( 2020年1月29日胸部CT )
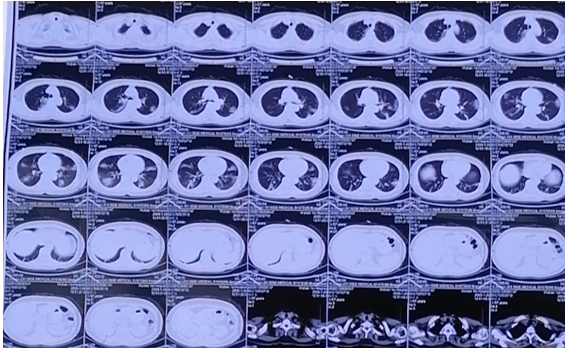
既往史、个人史
高血压病史10年,口服“氨氯地平片1片 Qd”,自诉血压控制可。发现血糖轻度升高3月,未诊治。否认心脏病史,否认肝炎、结核史,否认神经精神疾病史,预防接种史不详。否认手术、外伤史、输血史,无食物或药物过敏史。生于湖北省武汉市,久居本地,为公司保洁员,无化学性物质、放射性物质、有毒物质接触史,无吸烟、饮酒史。适龄婚育,配偶及子女均体健。否认家族性遗传病史。
入院查体
T 36.6℃,P 68次/分,R 39次/分,BP 136/79mmHg,SpO2 93%(面罩吸氧12L/min)。全身皮肤粘膜无黄染,未见明显皮疹,浅表淋巴结未触及肿大,口唇紫绀,颈软无抵抗,颈静脉无怒张,呼气浅快,心律齐,腹软,无压痛,肝脾肋下未触及,Murphy 氏征阴性,无移动性浊音,肾区无叩击痛,双下肢无水肿,双侧病理征阴性。
入院诊断
肺部感染
新型冠状病毒肺炎?
高血压病
2型糖尿病
辅助检查
→ 2019-nCoV相关检测
2020-02-12、2020-02-17咽拭子核酸检测:阴性
3-8血清新型冠状病毒特异性抗体检测:IgM 14.0867 S/CO (+),IgG 5.5839 S/CO(+),RBD IgG效价 >640
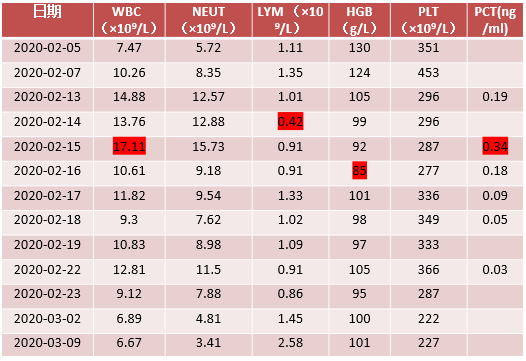
→ 血常规
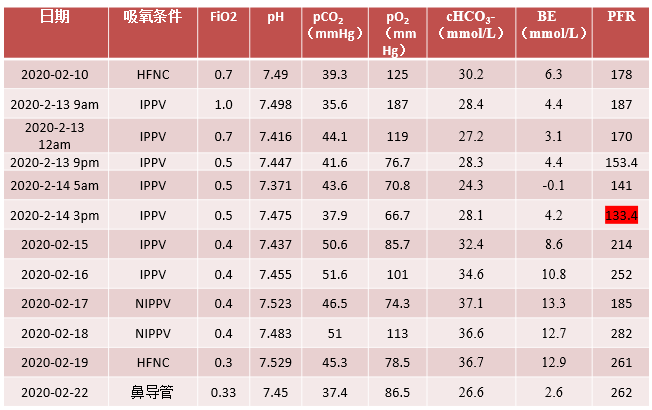
→ 动脉血气分析
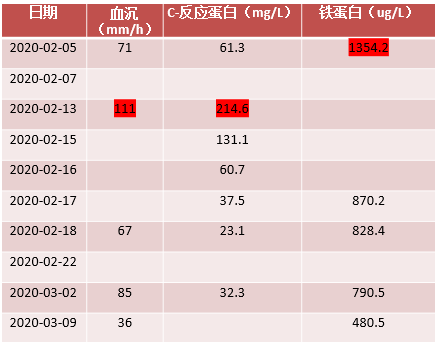
→ 炎症指标
→ 细胞因子
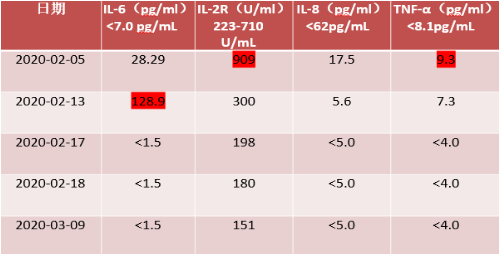
→ 肝肾功能、电解质
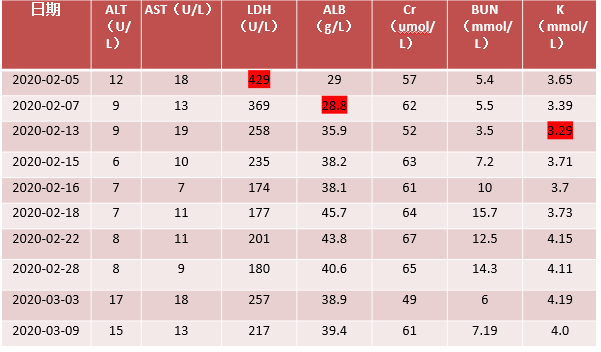
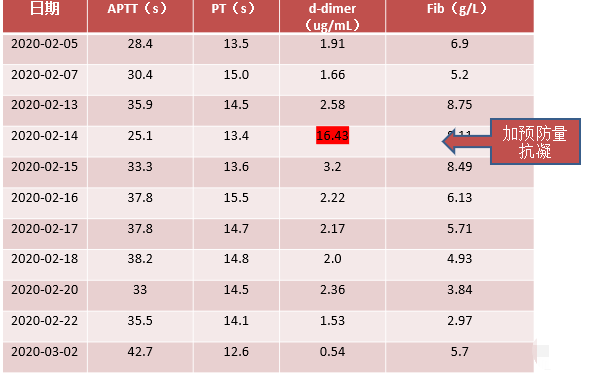
→ 凝血功能
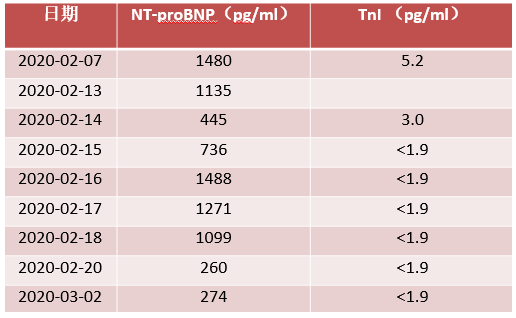
→ 心脏功能
胸部CT—2020-02-19
胸部CT:双肺可见散在磨玻璃、实性密度斑片影,多位于胸膜下,局部小叶间隔增厚,另可见多发实性条索、条片灶,双侧胸膜增厚、粘连,双侧腋窝及纵隔内未见明显肿大淋巴结。心脏大小未见明显异常。诊断:双肺肺炎,考虑病毒性感染可能,建议治疗后复查;双侧胸膜增厚、粘连。
治疗方案及病情变化
该患者虽两次鼻咽拭子新型冠状病毒核酸检测均阴性,但血清新型冠状病毒特异性IgM和IgG抗体阳性,因此新型冠状病毒肺炎诊断明确。入院后给予洛匹那韦利托那韦抗病毒治疗10天。
入院后患者血常规示白细胞及中性粒细胞逐渐升高,考虑合并细菌感染,予头孢曲松经验性抗细菌治疗后白细胞仍呈上升趋势,更换为头孢哌酮舒巴坦钠抗感染。
入院第10天血常规示白细胞升至17.11×109/L,降钙素原升至0.34ng/ml,患者已加用中等剂量糖皮质激素治疗,为免疫抑制状态,且病毒感染后易合并细菌、真菌感染,停用头孢哌酮舒巴坦钠,更换为亚胺培南西司他丁联合伏立康唑抗感染治疗。患者淋巴细胞最低至0.42×109/L,加用磺胺预防肺孢子菌感染。后患者感染指标逐渐好转,7天后将抗生素降阶梯至阿莫西林舒巴坦钠,伏立康唑共使用3周、磺胺共使用2周。
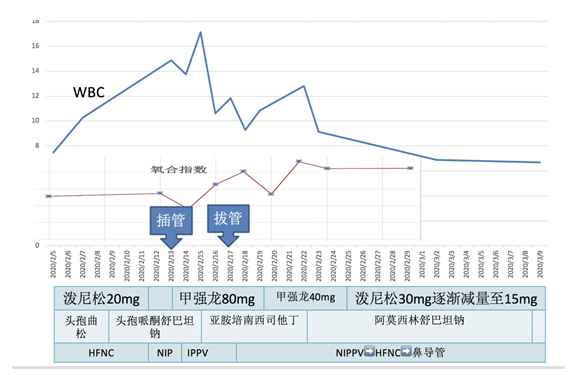
入院时患者应用储氧面罩吸氧 12L/min,指尖氧饱和度93%,呼吸频率39次/分。入院后初始应用经鼻高流量吸氧,流量 60L/min,吸氧浓度 0.7-0.85,行血气分析提示为I型呼吸衰竭,氧合指数178mmHg,患者呼吸急促,平静时呼吸频率20-30次/分,稍活动呼吸频率升至30次/分以上。
第8天更换为无创呼吸机辅助通气,S/T模式,IPAP 12cmH2O,EPAP 6cmH2O,FiO2 1.0。
第9天患者呼吸窘迫无缓解,呼吸频率进一步增加至35- 40次/分,指尖氧饱和度93%,呈胸腹矛盾呼吸,遂行气管插管、有创机械通气,初始为 PCV 模式,PC 18cmH2O,PEEP 10cmH2O,FiO2 0.5-1.0,RR 20次/分,气管插管期间予镇静、镇痛治疗。
后患者氧合逐渐改善,氧合指数上升至200mmHg以上,呼吸支持力度下调至 PSV 模式,PS 12cmH2O,PEEP 7cmH2O,FiO2 0.40,且神志清楚,咳痰能力好,循环稳定,插管5天后通过自主呼吸试验后拔除气管插管,序贯无创呼吸机、经鼻高流量吸氧、鼻导管吸氧。
患者存在呼吸衰竭,血沉、C 反应蛋白、铁蛋白、IL-6 明显升高,胸部CT提示类机化性肺炎改变,入院初给予泼尼松20mg Qd口服。后患者氧合指数进一步下降,血沉、C反应蛋白、IL-6上升,入院后第9天起予甲强龙80mg 每日1次静点抗炎治疗。应用甲强龙后,患者氧合改善,成功脱机拔管,血沉、C反应蛋白、铁蛋白、IL-6下降,且患者出现淋巴细胞减少,1周后将激素减量至甲强龙40mg每日1次静点,5 天后更换为泼尼松 30mg 每日1次口服,1周内快速减量至15mg每日1次口服。
患者为急性感染性疾病、卧床、存在机械通气等有创操作,为静脉血栓栓塞症的高危人群,入院后监测D-二聚体显著升高,为预防血栓形成,予低分子肝素4000iu Qn预防性抗凝。此外,同时给予止咳化痰、丙种球蛋白静点增强免疫、肠内营养、补充白蛋白、保肝、抑酸、降糖、降压、调节肠道菌群等对症支持治疗。
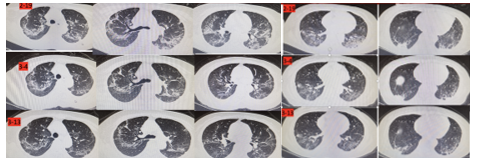
经上述综合治疗,患者呼吸困难逐渐缓解,呼吸频率降至12-20次/分,应用鼻导管吸氧
2L/min 时指尖氧饱和度可达100%,感染指标恢复正常,炎症因子逐渐下降,凝血功能、心功能、电解质等恢复正常,复查胸部 CT
示双肺磨玻璃影、胸膜下斑片影较前吸收,且两次鼻咽拭子COVID-19核酸阴性,已达到新冠肺炎出院标准。
→ 患者病情变化及治疗汇总
→ 患者胸部CT对比
讨论
气管插管的时机是新型冠状病毒肺炎重型-危重型患者救治中非常关键的问题。我国《新型冠状病毒肺炎诊疗方案(第六版)》明确提出:当患者接受氧疗后呼吸窘迫或低氧血症无法缓解时,可考虑使用高流量鼻导管氧疗或无创通气。若短时间(1-2小时)内病情无改善甚至恶化,应当及时进行气管插管和有创机械通气。越来越多的临床经验表明,新冠肺炎危重型患者的气管插管可以适当关口前移,让肺部得到充分的休息。本例患者在入院后氧合指数虽维持在150mmHg左右,但呼吸窘迫明显,应用无创机械通气效果欠佳,呼吸频率高达35-40次/分,出现了呼吸肌疲劳的表现,我们及时地进行了气管插管及适当的镇静镇痛治疗,插管后患者呼吸功耗下降,氧合逐渐改善,在
5天后成功脱机拔管。
糖皮质激素的使用在新冠肺炎的治疗中是一个存在争议的话题。有研究表明在冠状病毒感染患者中使用低到中等剂量的激素治疗可以获益。在一项对401例SARS患者进行的回顾性研究[1]中,发现合理地使用激素可降低危重症SARS患者的死亡率,缩短住院时间,且不会引起继发感染和其他并发症。其他病毒性肺炎的研究也为激素的使用提供了一些支持证据。在一项针对流感肺炎的前瞻性队列研究中[2],入组了2141例甲型流感(H1N1)病毒性肺炎病例,低至中等剂量的糖皮质激素(25-150 mg /天甲泼尼龙或同等剂量其他激素)可降低氧合指数低于300 mmHg患者的死亡率。
然而另有一些研究不支持激素的使用。一项回顾性分析激素使用与SARS患者不良预后的相关性研究[3]中,糖皮质激素使用组ICU的入住率和死亡率高于未使用激素组。欧洲一项针对H1N1患者早期激素治疗的研究[4]发现,激素治疗H1N1病毒感染时,院内获得性肺炎的发生率明显高于未使用激素组,虽早期激素治疗组的ICU生存率高于未使用激素组,但是校正了疾病严重程度和其他混杂因素后,这个相关性不存在。
鉴于目前激素使用缺乏明确的证据但又有迫切的临床需求,中华医学会呼吸病学分会有关专家组织编写了题为《新型冠状病毒肺炎糖皮质激素使用的建议》的专家共识。专家共识中提出了使用糖皮质激素的适应证(以下4个条件需同时具备):
(1)成人(年龄≥18岁);
(2)经过聚合酶链式反应(PCR)或血清抗体确诊的新型冠状病毒感染患者;
(3)症状(包括发热、咳嗽或其他相关感染症状)发生10 d以内,影像学证实为肺炎且快速进展;
(4)静息未吸氧状态下,患者血氧饱和度(SPO2)≤93%或呼吸急促(呼吸频率≥30次/min)或氧合指数≤300 mmHg。在剂量和疗程上建议:中小剂量(≤0.5-1 mg/kg/d甲泼尼龙或同等剂量其他激素),短程(≤7日)。
本例患者入院后呼吸急促进行性加重,氧合指数下降,血沉、C反应蛋白、铁蛋白、IL-6等显著升高,且患者咽拭子新型冠状病毒核酸检测已为阴性,我们给予甲强龙80mg每日1次静点抗炎治疗,患者氧合指数改善、炎症指标下降、胸部影像学吸收,考虑激素在本例患者病情改善中发挥了一定作用。
参考文献
[1] Chen RC, Tang XP, Tan SY, et al. Treatment of severe acute respiratory syndrome with glucosteroids: the Guangzhou experience. Chest 2006; 129: 1441–52.
[2] Li H, Yang SG, Gu L, et al. Effect of low-to- moderate-dose corticosteroids on mortality of hospitalized adolescents and adults with influenza A(H1N1) pdm09 viral pneumonia. Influenza Other Respir Viruses 2017; 11: 345–54.
[3] Auyeung TW et al. The use of corticosteroid as treatment in SARS was associated with adverse outcomes: a retrospective cohort study. J Infect.2005 Aug;51(2):98-102.
[4]Martin-Loeches et al. Use of early corticosteroid therapy on ICU admission in patients affected by severe pandemic(H1N1)v influenza A infection. Intensive Care Med. 2011 Feb; 37(2): 272-83.
 后可发表评论
后可发表评论




友情链接
联系我们
 公众号
公众号
 客服微信
客服微信